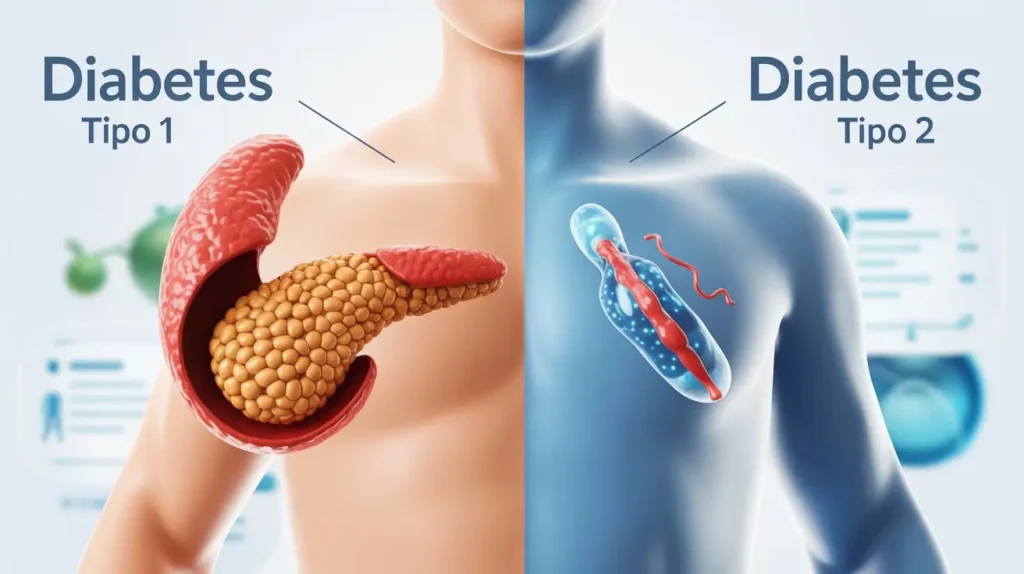
Entender a diferença entre diabetes tipo 1 e tipo 2 é essencial para quem busca mais qualidade de vida e prevenção. Embora ambos estejam relacionados ao controle da glicose no sangue, eles possuem causas, sintomas e formas de tratamento distintas.
Muitas pessoas confundem os dois tipos, o que pode atrapalhar o diagnóstico correto e atrasar o início dos cuidados adequados. Neste artigo, vamos esclarecer de forma simples e direta quais são as principais diferenças entre o diabetes tipo 1 e o tipo 2, como cada um afeta o organismo e quais cuidados são necessários em cada caso.
Se você ou alguém próximo convive com essa condição, continue a leitura para compreender melhor e adotar hábitos que favoreçam a saúde.
O que é Diabetes? Uma visão geral
O diabetes é uma condição crônica caracterizada pelo aumento dos níveis de glicose no sangue, resultado de falhas na produção ou na ação da insulina — hormônio responsável por permitir que a glicose seja utilizada como fonte de energia pelas células. Quando esse processo não funciona corretamente, a glicose se acumula na corrente sanguínea, causando hiperglicemia.
Ao longo do tempo, essa alteração pode comprometer órgãos e sistemas, como coração, rins, olhos e nervos. Existem diferentes tipos de diabetes, sendo os mais comuns o tipo 1 e o tipo 2, que possuem origens e características distintas. Apesar das diferenças, todos exigem acompanhamento médico e adoção de hábitos de vida saudáveis.
Com diagnóstico precoce e tratamento adequado, é possível controlar a doença e reduzir os riscos de complicações.
Introdução ao pâncreas e à insulina
O pâncreas é um órgão essencial para o equilíbrio do metabolismo, localizado atrás do estômago e responsável por produzir hormônios e enzimas digestivas. Entre suas funções, destaca-se a produção de insulina, um hormônio fundamental no controle dos níveis de glicose no sangue.
A insulina atua como uma espécie de chave, permitindo que a glicose presente na corrente sanguínea entre nas células para ser usada como energia.
Quando o pâncreas não consegue produzir insulina em quantidade suficiente, ou quando o corpo não a utiliza de forma adequada, ocorre um desequilíbrio que pode levar ao desenvolvimento do diabetes. Compreender o papel do pâncreas e da insulina é essencial para entender como surgem os diferentes tipos de diabetes e de que forma eles impactam a saúde do organismo.
O que é o Diabetes Tipo 1?
O diabetes tipo 1 é uma condição autoimune em que o próprio organismo ataca e destrói as células beta do pâncreas, responsáveis pela produção de insulina. Sem esse hormônio, a glicose não consegue entrar nas células e permanece na corrente sanguínea, causando altos níveis de açúcar.
Esse tipo de diabetes costuma surgir na infância ou adolescência, mas também pode se manifestar em adultos. Por ser uma doença crônica, o tratamento exige o uso diário de insulina, monitoramento constante da glicemia e adoção de hábitos saudáveis.
Diferente do tipo 2, o diabetes tipo 1 não está diretamente relacionado ao estilo de vida, mas sim a fatores genéticos e imunológicos.
O sistema imunológico como causa
No diabetes tipo 1, o sistema imunológico, que deveria proteger o corpo contra vírus e bactérias, passa a atacar equivocadamente as células beta do pâncreas. Esse processo é chamado de resposta autoimune. Ainda não se sabe exatamente por que isso acontece, mas acredita-se que fatores genéticos, combinados com gatilhos ambientais, como infecções virais, podem estar envolvidos.
Com a destruição dessas células, a produção de insulina é drasticamente reduzida ou até mesmo interrompida. Sem esse hormônio, a glicose não é absorvida pelas células, resultando em hiperglicemia persistente. Esse mecanismo explica por que pessoas com diabetes tipo 1 precisam repor insulina diariamente para sobreviver.
Quem pode desenvolver o Tipo 1?
O diabetes tipo 1 pode atingir qualquer pessoa, independentemente de idade, gênero ou estilo de vida. No entanto, ele é mais comum em crianças, adolescentes e jovens adultos. Pessoas com histórico familiar da doença apresentam maior risco, embora nem todos os casos estejam ligados à hereditariedade.
Além dos fatores genéticos, acredita-se que influências externas, como infecções virais ou exposição a certos elementos ambientais, possam desencadear a resposta autoimune que leva à destruição das células beta.
Por não estar associado diretamente ao excesso de peso ou hábitos alimentares inadequados, o tipo 1 costuma surgir de forma inesperada, exigindo diagnóstico rápido e início imediato do tratamento.
O que é o Diabetes Tipo 2?
O diabetes tipo 2 é a forma mais comum da doença e está diretamente relacionado à forma como o organismo utiliza a insulina. Nesse caso, o pâncreas ainda produz o hormônio, mas em quantidades insuficientes ou de maneira ineficaz. Isso faz com que as células tenham dificuldade em absorver a glicose, resultando em hiperglicemia.
Diferente do tipo 1, o diabetes tipo 2 geralmente se desenvolve de forma lenta, muitas vezes sem sintomas claros nos estágios iniciais. Por esse motivo, muitas pessoas descobrem a condição apenas em exames de rotina. O tratamento envolve mudanças no estilo de vida, medicamentos orais e, em alguns casos, uso de insulina.
Resistência à insulina e suas causas
Na resistência à insulina, as células do corpo deixam de responder adequadamente ao hormônio, o que significa que a glicose permanece circulando no sangue em vez de ser convertida em energia. Esse processo ocorre devido a uma combinação de fatores, como excesso de gordura corporal, especialmente na região abdominal, sedentarismo e predisposição genética.
O pâncreas, tentando compensar, aumenta a produção de insulina, mas, com o tempo, não consegue manter esse ritmo, levando ao agravamento do quadro. Essa condição é o principal mecanismo por trás do diabetes tipo 2 e está fortemente ligada a hábitos de vida pouco saudáveis.
Fatores de risco para o Diabetes Tipo 2
Diversos fatores aumentam a probabilidade de desenvolver diabetes tipo 2. Entre os mais comuns estão o excesso de peso, a má alimentação, o sedentarismo e o envelhecimento. Pessoas com histórico familiar da doença ou que já apresentam resistência à insulina também correm maior risco.
A hipertensão arterial, colesterol elevado e síndrome metabólica estão frequentemente associados ao desenvolvimento do diabetes tipo 2. Mulheres que tiveram diabetes gestacional ou que deram à luz bebês com peso elevado também fazem parte do grupo de risco.
Identificar esses fatores é essencial para a prevenção, permitindo que mudanças no estilo de vida sejam adotadas antes do aparecimento da doença.
Tabela Comparativa: Diabetes Tipo 1 vs. Diabetes Tipo 2
Idade de início
O diabetes tipo 1 geralmente aparece na infância, adolescência ou início da vida adulta, surgindo de forma rápida e inesperada. Já o diabetes tipo 2 costuma se manifestar em adultos a partir dos 40 anos, embora casos em jovens e até crianças tenham aumentado devido ao sedentarismo e à má alimentação.
Causa principal
No tipo 1, a causa está ligada a uma reação autoimune que destrói as células beta do pâncreas. No tipo 2, o problema central é a resistência à insulina, muitas vezes associada ao excesso de peso e estilo de vida inadequado.
Necessidade de insulina
Pacientes com diabetes tipo 1 dependem de insulina desde o diagnóstico. No tipo 2, pode ser controlado inicialmente com dieta, exercícios e medicamentos orais, sendo a insulina indicada em estágios avançados.
Sintomas iniciais
O tipo 1 apresenta sintomas súbitos, como sede intensa, perda de peso e fadiga. O tipo 2, em contrapartida, se desenvolve lentamente e pode ser assintomático nos primeiros anos.
Prevenção
O diabetes tipo 1 não pode ser prevenido. Já o tipo 2 pode ser evitado ou retardado com hábitos saudáveis, como alimentação equilibrada, prática de atividade física e manutenção do peso adequado.
Sintomas: Como identificar os sinais de Diabetes
Identificar os sintomas do diabetes é essencial para um diagnóstico precoce e início imediato do tratamento. Tanto no tipo 1 quanto no tipo 2, os sinais estão relacionados ao excesso de glicose circulando no sangue, que afeta diferentes funções do organismo.
Sinais comuns aos dois tipos
Entre os sintomas mais frequentes do diabetes, independentemente do tipo, estão a sede excessiva, a vontade constante de urinar, a fome em excesso, a fadiga persistente e a perda de peso sem causa aparente.
A visão embaçada e maior predisposição a infecções também são sinais recorrentes. Esses sintomas indicam que a glicose não está sendo adequadamente utilizada pelo organismo e que está se acumulando no sangue, exigindo avaliação médica imediata.
Diferenças sutis nos sintomas
Embora compartilhem sinais semelhantes, existem diferenças importantes entre os dois tipos de diabetes. No tipo 1, os sintomas costumam surgir de forma súbita e intensa, muitas vezes em questão de semanas. Já no tipo 2, os sinais aparecem de forma gradual e podem passar despercebidos por anos, sendo confundidos com cansaço ou envelhecimento natural.
No tipo 2, é comum ocorrer formigamento nas mãos e pés, além de dificuldade na cicatrização de feridas. Essa distinção na evolução dos sintomas é fundamental para identificar o tipo correto da doença.
Diagnóstico: Como a doença é confirmada
O diagnóstico do diabetes é feito por meio de exames laboratoriais que avaliam os níveis de glicose no sangue. Como os sintomas podem ser sutis, especialmente no diabetes tipo 2, esses testes são fundamentais para confirmar a presença da doença e indicar a gravidade do quadro.
A detecção precoce é essencial para iniciar o tratamento adequado e prevenir complicações a longo prazo.
Exames de sangue (glicemia de jejum, HbA1c)
A glicemia de jejum é um dos principais exames utilizados, realizado após um período de 8 a 12 horas sem alimentação. Valores iguais ou superiores a 126 mg/dL indicam diabetes.
Já o exame de hemoglobina glicada (HbA1c) mostra a média dos níveis de glicose nos últimos três meses, sendo considerado diagnóstico quando apresenta resultado acima de 6,5%. Esses testes são práticos e amplamente utilizados na rotina clínica.
Teste de Tolerância à Glicose
Outro exame importante é o Teste Oral de Tolerância à Glicose (TOTG), que mede a resposta do organismo após a ingestão de uma solução açucarada. A glicemia é avaliada em jejum e novamente após duas horas. Resultados acima de 200 mg/dL confirmam o diagnóstico de diabetes.
Esse teste é especialmente útil para identificar casos de pré-diabetes ou quando há dúvidas nos exames iniciais. É considerado um dos métodos mais sensíveis para avaliar o metabolismo da glicose.
Tratamento: Abordagens para cada tipo de Diabetes
O tratamento do diabetes depende diretamente do tipo diagnosticado e das necessidades individuais de cada paciente. O objetivo principal é manter os níveis de glicose dentro da faixa adequada, reduzindo os riscos de complicações e garantindo qualidade de vida.
Embora ambos os tipos exijam acompanhamento médico e monitoramento frequente, as estratégias de controle apresentam diferenças significativas.
Tratando o Diabetes Tipo 1: A importância da insulina
No diabetes tipo 1, a reposição de insulina é indispensável, já que o pâncreas não consegue mais produzir o hormônio. O tratamento envolve aplicações diárias de insulina por meio de injeções ou bombas infusoras, além do monitoramento constante da glicemia.
Também é fundamental adotar uma alimentação equilibrada e prática regular de exercícios físicos, que auxiliam no controle dos níveis de açúcar no sangue. A adesão ao tratamento é vital para prevenir complicações e manter uma vida saudável.
Gerenciando o Diabetes Tipo 2: Estilo de vida e medicamentos
O diabetes tipo 2 pode, em muitos casos, ser controlado inicialmente com mudanças no estilo de vida. Alimentação balanceada, prática de atividade física regular e manutenção do peso saudável são pilares fundamentais.
Medicamentos orais podem ser prescritos para melhorar a ação da insulina ou reduzir a produção de glicose pelo fígado. Em situações mais avançadas, pode ser necessário o uso de insulina. O controle adequado permite reduzir sintomas, evitar complicações e proporcionar maior bem-estar.
Conclusão: Vivendo bem com Diabetes
Apesar de ser uma condição crônica, o diabetes não impede uma vida plena e saudável quando tratado corretamente. O conhecimento sobre os diferentes tipos, sintomas e formas de tratamento é essencial para que o paciente assuma o protagonismo no cuidado com sua saúde.
Com acompanhamento médico, disciplina e adoção de hábitos saudáveis, é possível manter a glicemia controlada e prevenir complicações. Viver bem com diabetes significa encontrar equilíbrio entre cuidados diários e qualidade de vida, transformando o tratamento em um aliado para uma rotina mais segura e satisfatória.